An dieser Stelle informieren wir Sie über die Indikationen für arthroskopische Eingriffe und verwendete Operationstechniken.
Die Spiegelung des Hüftgelenkes ist eine der neueren operativen Verfahren am Hüftgelenk und des umgebenen Gewebes. Eines der häufigsten Einsatzgebiete der Arthroskopie in diesem Gelenk stellt das Impingement (Einklemmung) dar. Hier werden im Wesentlichen zwei Formen unterschieden. Zum einen das CAM (Nockenimpingement), wo es aufgrund einer nockenförmigen Verplumpung im Bereich des Schenkelhalses [Abbildung 1] zu einem Anschlagen des Schenkelhalses am vorderen oberen Pfannenrand und einer degenerativen Einklemmung der Gelenklippe (Labrum) kommt. Dies ist die häufigste Form des Impingement. Die seltenere Variante ist das sogenannte PINCER-Impingement (Kneifzange). Hier kann es durch entsprechende vermehrte knöcherne Ausbildungen im Bereich des Pfannendaches oder sekundäre Verkalkung im Bereich der Gelenklippe ebenfalls zu einem Anschlagen des Schenkelhalses und der entsprechenden Einklemmung der Gelenklippe kommen.
Diagnostisch können bei der körperlichen Untersuchung verschiedene spezifische Untersuchungsmethoden zum Einsatz kommen. Der nächste diagnostische Schritt ist dann die Anfertigung von speziellen Röntgenaufnahmen, die zur Diagnosefindung beitragen können. Auch hier ist das diagnostische Mittel der Wahl des Magnetresonanztomogramm mit spezifischen radialen Konstruktionen um den Schenkelhals sowie eine Modifikation des MRT´s mit Kontrastmittel durchgeführten MR-Arthrographie. Hier können im speziellen auch die Schäden im Bereich des Labrums, aber auch des Knorpels, sicher dargestellt werden.
Abhängig von der Ausprägung und Ausdehnung sowie der Art des Impingement sind die Hüftarthroskopie das therapeutische Mittel der Wahl. Hier kann zum einen die Trimmung des Schenkelhalses mit einer walzenförmigen Präzisionsfräse beim CAM-Impingement erfolgen, aber auch eine Pfannenrandtrimmung beim PINCER-Impingement ist möglich. Hier muss in Abhängigkeit von der Degeneration des Labrums gegebenenfalls vorher eine arthroskopische Ablösung und spätere Refixation der Gelenklippe mittels Fadenanker erfolgen. Bei ausgeprägter Degeneration und des Labrums ist hier allerdings nur noch eine Resektion möglich. Dennoch sollte das Labrum, da es ein wesentlicher Hüftstabilisator durch Abdichtung des Gelenkes und der damit verbundenen Aufrechterhalten des Vakuums im Gelenk selbst ist, immer versucht werden zu erhalten und eine Resektion nur in oben genannten Fällen mit ausgeprägter Degeneration erfolgen.
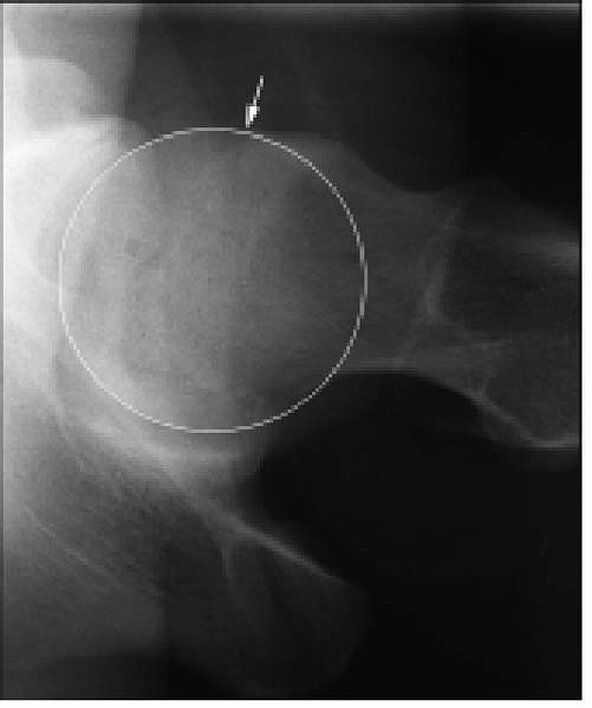
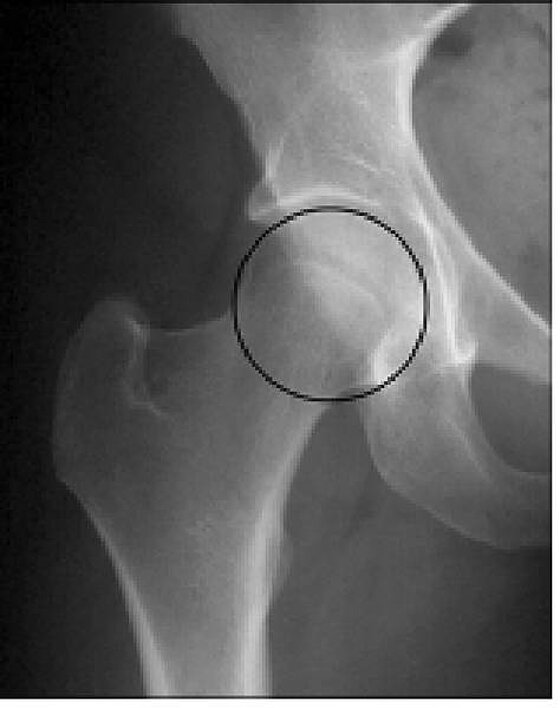
Abb. 1a-b: Röntgenbild Hüftgelenk seitlich mit deutlicher Verplumpung des Übergangs zwischen Hüftkopf und Schenekelhals im Sinne eines CAM-Impingements (a); Röntgenbild Hüftgelenk a.p. prominenten Pfannendach im Sinne eines Pinzer-Impingement. Hier zeigt sich eine Überkreuzng des vorderen und hinteren Pfannenrandes als s.g. "8er-Zeichen" (b).
Chondromatosen oder freie Gelenkkörper sind eine seltene Erkrankung, die in jedem Gelenk auftreten kann. Das Hüftgelenk ist das dritthäufigste befallene Gelenk. Ähnlich wie bei der Chondromatose des Kniegelenks, bereits oben beschrieben, kommt es hier zur Umwandlung von Zellen der Gelenkinnenhaut in knorplige Zellen, die dann im weiteren Verlauf in den Gelenkraum selbst oder in den extraartikulären Raum abgegeben werden können. Dies kann in Form eines einzelnen oder multiplen Gelenkkörpers geschehen und kann dann dementsprechend symptomatisch werden und zu einer sekundären Gelenkschädigung führen. Eine entsprechende Bergung der Gelenkkörper ist arthroskopisch, solange sie eine gewisse Größe nicht überschreiten, problemlos möglich und sollte zur Vermeidung einer weiteren Gelenkschädigung erfolgen.
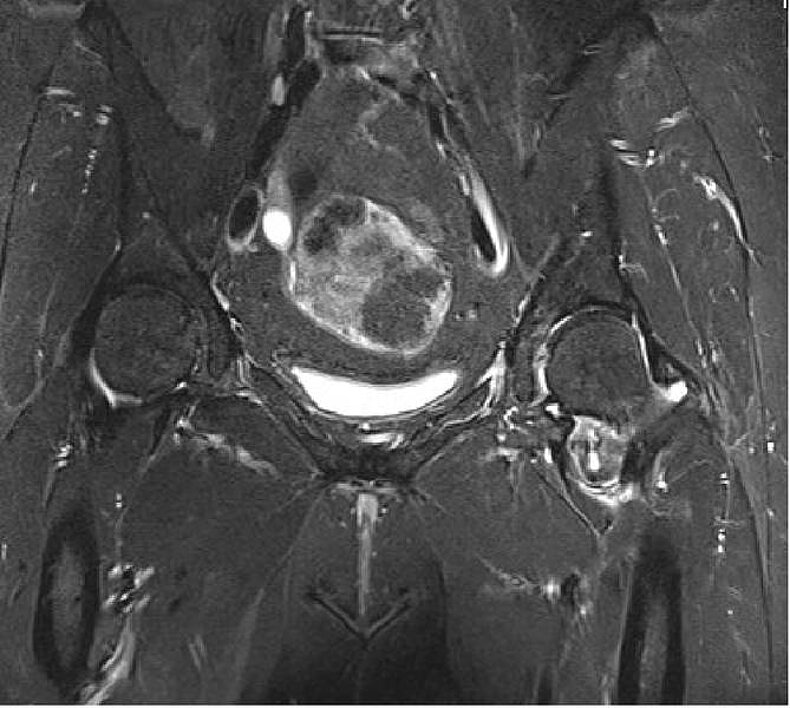
Abb. 2: MRT des Beckens mit einer Chondromatose des linken Hüftgelenkes. Großer freier Gelenkkörper intraartikulär gelegen
Die Entzündung der Gelenkinnenschleimhaut, vor allem im Bereich des Hüftgelenkes, kann arthroskopisch zum einen zur Diagnosesicherung und zum anderen zur Synovektomie erfolgen. Hier muss angemerkt werden, dass eine Synovektomie kurativ nur dann sinnvoll ist, wenn es sich um einen monoartikulären Befall handelt. Hier sind zumeist Anlaufbeschwerden initial führend. Labortechnisch ist nicht immer eine sichere Abgrenzung der auslösenden Grunderkrankungen möglich. Die in der Regel zuerst durchgeführten Röntgenaufnahmen sind zumeist unauffällig. Lediglich im Magnetresonanztomogramm kann man entsprechende Entzündungssituationen im Bereich der Gelenkinnenschleimhaut darstellen. Arthroskopisch kann dann die Synovektomie im zentralen, aber auch im peripheren Kompartiment erfolgen. Dennoch ist diese Methodenbedingt nur partiell und nicht vollständig möglich (Abbildung 3).
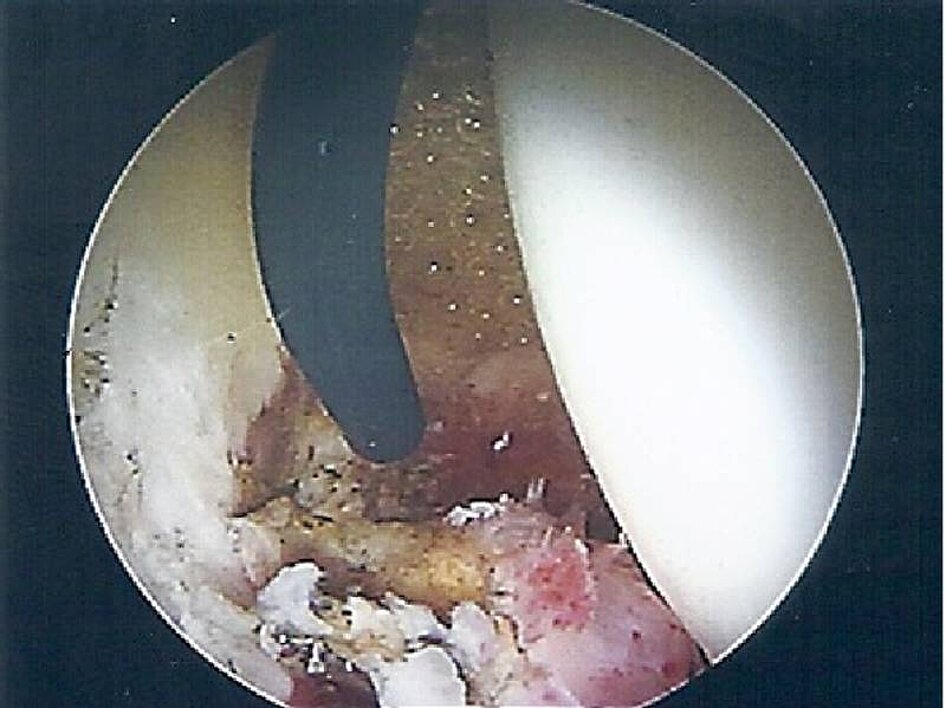
Abb. 3: Intraoperative ASK-Bild einer partiellen Synovektomie im Bereich der Hüftpfanne (Fossa acetabuli) mit dem Elektromesser
Die schnappende Hüfte oder die Coxa saltans ist ebenfalls ein sehr seltenes Krankheitsbild. Hier sind prinzipiell zwei Ursachen möglich. Zum einen kann die das Hüftgelenk überspannende Sehnenplatte (Tractus iliotibialis) über den großen Rollhügel des Oberschenkelknochens (Trochanter major), aufgrund von Verdickungen, ruckartig Gleiten, was meist vom Patienten als sehr unangenehm empfunden wird und durch Rotationsbewegung in leichter Beugung des Hüftgelenkes mit aktiver Belastung auszulösbar ist. Zum anderen kann auch die Sehne des Psoasmuskel, welche vorne über das Hüftgelenk zieht, zu einer Irritation am Pfannenrand bzw. am Oberschenkelkopf führen und das dementsprechende Schnappen oder ein Schmerzphänomen auslösen. Somit kann die Coxa saltans in eine interne (Psoassehne) als auch in eine externe Variante (Tractus iliotibialis) unterschieden werden. Prinzipiell sind beide Formen der schnappenden Hüfte arthroskopisch therapierbar. Bei der Coxa saltans interna ist hier eine Durchtrennung der Psoassehne (Tenotomie) das Mittel der Wahl [Abbildung 5]. Diese wird in der Regel immer arthroskopisch durchgeführt und führt nur initial, das heißt in den ersten vier Wochen nach der Operation zu einer leichten Kraftminderung. Die Coxa saltans externa kann sowohl offen, aber auch arthroskopisch, durchgeführt werden. In unserem Hause allerdings ist die arthroskopische Operation das Mittel der Wahl, da aus unserer Sicht erhebliche Vorteile, vor allem im Bereich der postoperativen Wundheilung, bei vergleichbaren postoperativen Ergebnissen zur offenen Variante bestehen.
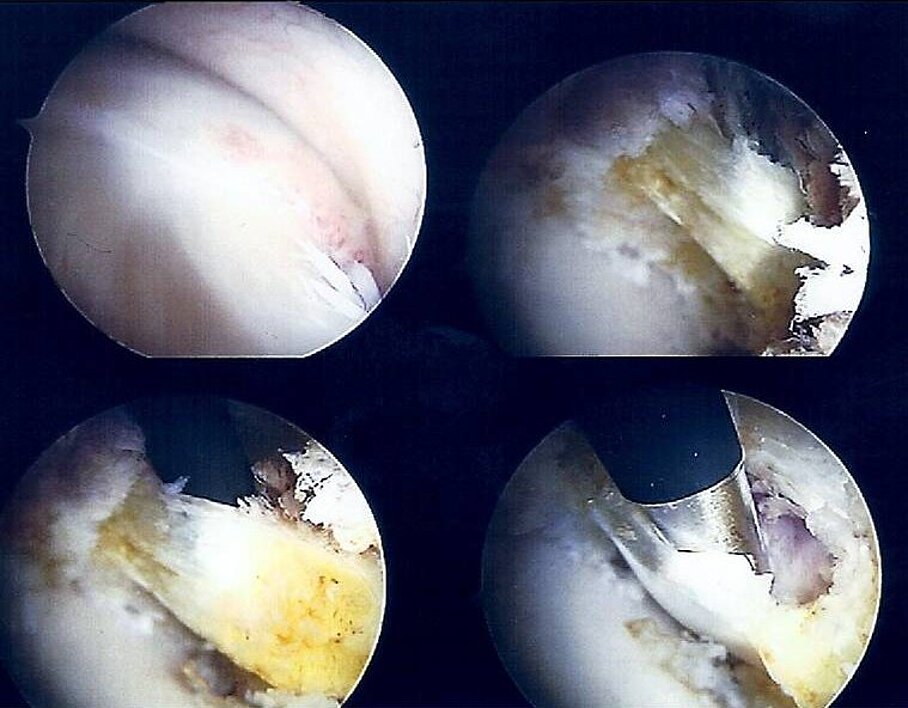
Abb. 4: Intraoperative ASK-Bilder: o.l.: ventromedialer Femurkopf mit Synovialitis. o.r.: Darstellung der Psoassehne. u.: komplette Durchtrennung der Sehne mit dem Elektromesser
Im Bereich des Hüftgelenkes kann es durch Überlastung oder aber durch anatomische Besonderheiten, wie zum Beispiel bei der Coxa saltans extern oder durch Vernarbungsprozesse, zum Beispiel nach Hüfttotalendoprothesenimplantation, zu einer mechanischen Reizung des Schleimbeutels, welcher zwischen der Sehnenplatte (Tractus iliotibialis) und dem großen Rollhügel des Oberschenkelknochens (Trochanter major) liegt, kommen. Dieses macht meist Schmerzen im Bereich des großen Rollhügels selbst, kann aber auch ausziehende Beschwerden entlang der Außenseite des Oberschenkels bis hin zum Knie hervorrufen. Die Therapie der Wahl ist hier in der Regel konservativ durch verschiedene physiotherapeutische Maßnahmen mit spezieller Krankengymnastik, aber auch Phonophorese als schmerzminderndes Verfahren sind hier denkbar. Auch können hier Injektionen mit einem Glucokortikoid und einem Lokalanästhetikum für deutliche Schmerzlinderung bis hin zur Beschwerdefreiheit führen. Im Falle einer Therapierestistenz können dann aber auch operative Verfahren zum Einsatz kommen. Diese sind offen oder aber auch arthroskopisch möglich und haben das Ziel der Entfernung dieses besagten Schleimbeutels (Bursektomie). In unserem Hause hat sich hier das arthroskopische Verfahren durchgesetzt, da im Vergleich zum offenen Vorgehen deutliche Vorteile im Bereich der Wundheilung postoperativ bei vergleichbaren Operationsergebnissen bestehen.
Die Degeneration im Bereich der Menisci ist eine sehr häufig auftretende Verschleißerkrankung, die sich als Folge von Unfällen, aber auch nach Bagateltraumata, wie zum Beispiel dem tiefen Hocken, sich manifestieren können. Dabei können beide Menisci, also der Innen- und Außenmeniskus, betroffen sein. Die häufigste Manifestation zeigt sich jedoch im Bereich des Innenmeniskushinterhorns, da hier die größte Belastung im Sinne einer Punktrotation in der tiefen Beugung des Kniegelenkes auftritt. Diese Belastung, der man über Jahrzehnte ausgesetzt ist, kann schließlich zur Degeneration und zum Riss führen. In der Regel werden die Beschwerden und Schmerzen auf den Gelenkspalt projiziert. Bei ausgeprägten Rissen kann es zu Blockierungen im Bewegungsablauf des Kniegelenkes führen. Ebenfalls sind rezidivierende Ergüsse denkbar. Bei diesen rezidivierenden Ergüssen sind auch Beschwerden im Bereich der Kniekehle möglich, da sich bei einer vermehrten Ergussbildung hier eine Aussackung der Gelenkkapsel ausbilden kann (Baker-Zyste).
In der Regel werden bei solcherlei Kniebeschwerden Nativröntgenaufnahmen durchgeführt. Da es sich hierbei nicht um kalkdichte Strukturen handelt, führen jedoch diese Aufnahmen nicht zur entsprechenden Diagnose. Diagnostisches Mittel der Wahl ist hier das Magnetresonanztomogramm. Ist der Mensikusschaden nachgewiesen, zeigt aber nur eine milde Klinik ohne Ergussbildung und Blockierung, kann ein konservativer Versuch gestartet werden. Sonst ist die Arthroskopie mit entsprechender arthroskopischer Resektion des degenerativen Meniskusanteils die Therapie der Wahl.
Arthroskopisch kann man genau die Ausdehnung des verschlissenen Meniskus beurteilen (Abbildung 1). Anschließend kann hier mittels Shaver die degenerativen Meniskusanteile entfernt und der restliche Meniskus geglättet werden (Abbildung 2). Dies ist meist eine ambulante Operation und unmittelbar postoperativ kann mit einer schmerzorientierten Vollbelastung physiotherapeutisch begonnen werden.

Abb. 1: Arthroskopiebefund intraoperativ mit entsprechender degenerativer Auffaserung des Innenmeniskushinterhornes
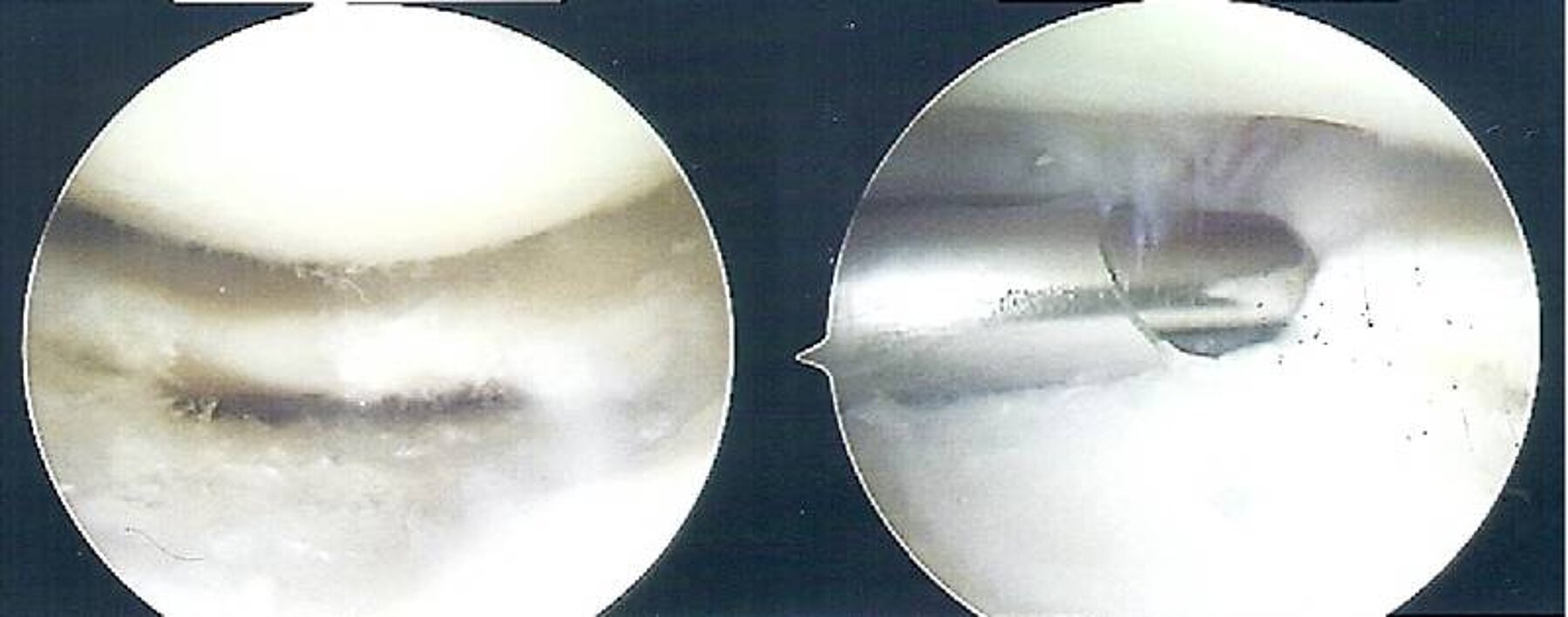
Abb. 2: entsprechende Resektion und Glättung des Innenmeniskushinterhornes. links: nach erfolgter Glättung. rechts: partielle Resektion und Glättung mittels Shaver
Abweichungen in der Beinachse im Sinne eines O- (varus) oder X- (valgus) -Bein können durch entsprechende Korrekturen oder Umstellungen im Bereich des Schienbeines oder des Oberschenkelknochens erfolgen. Hier sind verschiedene Techniken wie zum Beispiel die schließende schließende Closed-Wedge- oder die öffnende Open-Wedge-Osteotomie denkbar. In Vorbereitung auf diese müssen strukturelle Schäden im Bereich des Kniegelenkes im Sinne von Verschleiß, aber auch Instabilität, ausgeschlossen werden. In der Regel werden hier zum einen Magnetresonanztomographien zur Beurteilung des Knorpelstatus und der ligamentären Strukturen herangezogen. In Einzelfällen kann aber auch hier eine Arthroskopie mit entsprechenden Arthrostress (Belastung des Kniegelenkes unter arthroskopischer Kontrolle) durchgeführt werden. Dies wird meist einzeitig, das heißt, Arthroskopie und Umstellungsosteotomie erfolgen innerhalb einer Narkose, so dass arthroskopisch größere strukturelle Schäden oder Instabilitäten ausgeschlossen werden können und im unmittelbaren Anschluss dann die Umstellungsosteotomie durchgeführt wird (Abbildung 4, Abbildung 5).
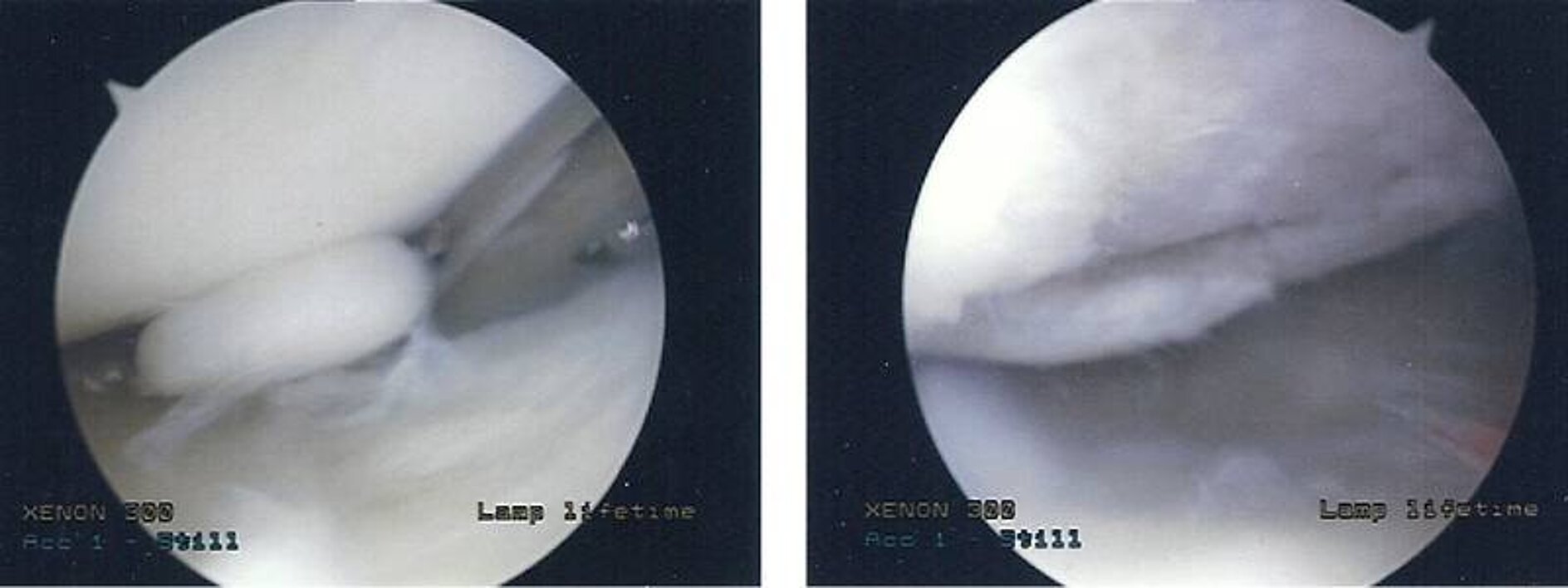
Abb. 3: Intraoperativer Befund eines freien Gelenkkörpers im Kniegelenk (linkes Bild). rechts: bereits eingetretener Knorpelschaden verursacht durch einen freien Gelenkkörper
Abweichungen in der Beinachse im Sinne eines O- (varus) oder X- (valgus) -Bein können durch entsprechende Korrekturen oder Umstellungen im Bereich des Schienbeines oder des Oberschenkelknochens erfolgen. Hier sind verschiedene Techniken wie zum Beispiel die schließende schließende Closed-Wedge- oder die öffnende Open-Wedge-Osteotomie denkbar. In Vorbereitung auf diese müssen strukturelle Schäden im Bereich des Kniegelenkes im Sinne von Verschleiß, aber auch Instabilität, ausgeschlossen werden. In der Regel werden hier zum einen Magnetresonanztomographien zur Beurteilung des Knorpelstatus und der ligamentären Strukturen herangezogen. In Einzelfällen kann aber auch hier eine Arthroskopie mit entsprechenden Arthrostress (Belastung des Kniegelenkes unter arthroskopischer Kontrolle) durchgeführt werden. Dies wird meist einzeitig, das heißt, Arthroskopie und Umstellungsosteotomie erfolgen innerhalb einer Narkose, so dass arthroskopisch größere strukturelle Schäden oder Instabilitäten ausgeschlossen werden können und im unmittelbaren Anschluss dann die Umstellungsosteotomie durchgeführt wird (Abbildung 4, Abbildung 5).
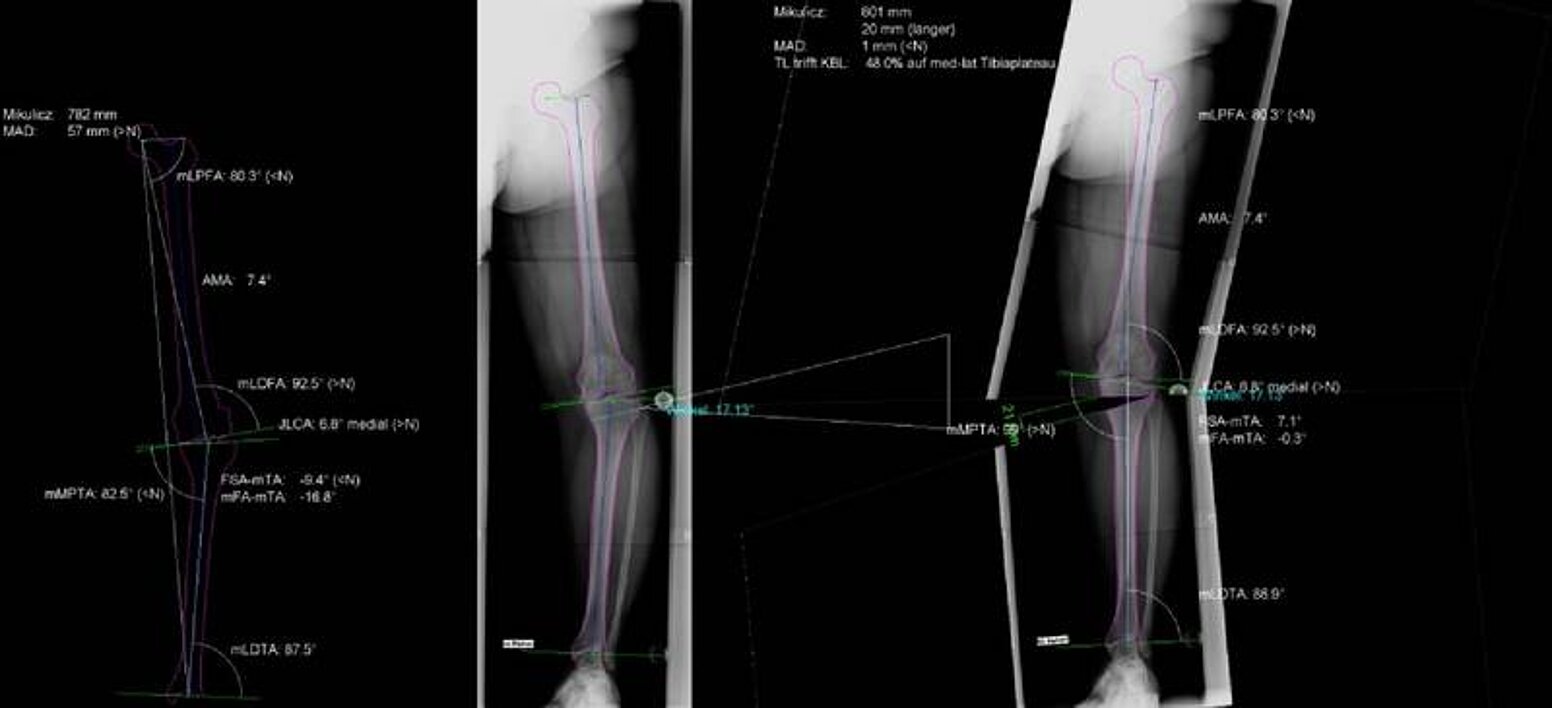
Abb. 4: Präoperative Planung einer knöchernen Tibiaumstellung (open-wedge) mit entsprechender Bestimmung der Beinachsen und des Korrekturwinkels

Abb. 5: Postoperative Bild der Umstellung nach der in Abb. 4 erfolgten Planung
Die Luxation der Kniescheibe (Herausspringen) kann durch verschiedene Ursachsen ausgelöst werden. Zum einen müssen hier die angeborenen (habituellen Luxationen) von den traumatischen bzw. posttraumatischen Luxationen unterschieden werden.
Bei den angeborenen Luxationen handelt es sich um eine Fehlanlage der knöchernen Anteile, zum Einem im Bereich der Kniescheibe selbst, aber auch in der Kniescheibenrinne des Oberschenkels, welche eine unzureichende knöchernen Führung der Kniescheibe gewährleisten. Hier reichen meist auch kleiner auslösende Momente, um die Kniescheibe zum luxieren zu bringen. Durch die Luxation selbst kommt es meist dann auch zu Verletzung im Bereich der Bandstrukturen, hier besonders des fesselnden Bandes im Innenbereich des Knies (mediales patellofemorales Ligament), was zu einer Verschlimmerung der Instabilität und weiteren Diskriminierung der ligamentierenden Führung der Kniescheibe (Alignment) führt.
Diagnostische Mittel sind zum einen der Provokationstest bei der Knieuntersuchung selbst in Form eines Versuchs der manuellen Luxation der Kniescheibe. In ausgeprägten Fällen reicht es teilweise aus, den Patienten das Kniegelenk aktiv Beugen und Strecken zu lassen. Durch Nativröntgenaufnahmen können zum einen die Fehlbildung im Bereich der Kniescheibe oder des Oberschenkelknochens nachgewiesen werden. Eine Ganzbeinaufnahme ermöglicht die Bestimmung der Zugvektoren, welche an der Kniescheibe angreifen (Q-Winkel). Im Magnetresonanztomogramm können zum einen strukturelle Schäden im Sinne von Knorpelläsion oder Knochenmarksödem nach traumatischer Luxation, aber auch Verletzungen im Bereich des MPFL-Bandes (innenliegendes fesselndes Band) nachwiesen werden.
Die operative Versorgung der Patellaluxation ist abhängig von der Ursache und der entsprechenden Ausprägung. Hier sind viele weichteilige und knöcherne Eingriffe beschrieben. Arthroskopisch können letztlich davon eine äußere Entfesselung der Kniescheibe laterales Release (und eine mediale Raffung) durchgeführt werden. Weitere mögliche Verfahren wie die MPFL-Plastik (Wiederherstellung des fesselnden Bandes mittels körpereigenen Sehnentransplantats), die OP Elmslie (knöcherne Versetzung des Ansatz der Kniescheibensehne am Unterschenkel) oder andere Verfahren sind zumeist offene oder minimalinvasive in Mini-Open-Technik durchgeführte Techniken. Diese können aber auch arthroskopisch assistiert durchgeführt werden.
Die Verschleißerscheinungen im Kniegelenk können sich in allen drei Kompartimenten, also hinter der Kniescheibe, als auch am äußeren und inneren Belastungsbereich des Kniegelenkes entwickeln. In der Regel führen diese, bei entsprechender Schmerzsymptomatik, zur Versorgung mit einer Knietotalendoprothese. In wenigen ausgesuchten Fällen mit nur geringer Beschwerdesymptomatik, aber auch hier vor allem bei der isolierten Kniescheibenarthrose, kann die Arthroskopie zur Anwendung kommen. Hier kann eine äußere Entfesselung (laterales Release) und eine entsprechende Denervierung der Kniescheibe selbst durchgeführt werden. Was die Degeneration und die Progredienz derselben nicht aufhält, aber zumindest mittelfristig zu einer Beschwerdelinderung führen kann. In der Regel lässt sich dadurch die Implantation einer Knietotalendoprothese nicht vermeiden, aber der Implantationszeitpunkt kann dadurch herausgezögert werden. Bei diesem Eingriff werden alle Anteile des Kniegelenkes mit begutachtet und dies lässt meist eine entsprechende Prognose zu, mit deren Hilfe eine Planung des weiteren Prozedere erfolgen kann.

Abb. 6: Intraopertive Arthroskopiebilder mit IV° femoropatellarer Arthrose des Kniegelenkes. oben: beide Bilder zeigen das Ausmass der Degeneration. unten rechts: Zustand nach arthroskopischen lateralen Release. unten links: Denervierung der Patella
Beim Impingementsyndrom (Einklemmung) besteht eine relative Enge unter dem Schulterdach, was zur Einklemmung verschiedener Strukturen zwischen Schulterdach (Acromion) und Oberarmkopf führt. Dies verursacht in der Regel Schmerzen bei über-Kopf-arbeiten aber auch nächtliche dumpfe Schmerzphänome, vor allem beim Liegen auf der betroffenen Schulter. Eine unmittelbare Folge des Impingement ist eine Reizung des Schultergelenkes (Abbildung 1), welche die Beschwerdesymptomatik verschlimmert.
Für das Impingement selbst können ursächlich multiple Faktoren genannt werden. Die wichtigsten hierbei sind Verkalkung im Bereich des Ansatzes der Rotatorenmanschettenmuskulatur (Tendinitis Kalkarea), ein zunehmender Verschleiß des Gelenkes, eine Bursitis subacromialis im Rahmen rheumatischer Erkrankung, aber auch Frakturen mit Fehlverheilung oder knöcherne Sporne (Abbildung 2) im Bereich des Schulterdaches selbst sind denkbar. Auch hypertrophe oder zu straffe ligamentäre Strukturen, vor allem im Bereich zwischen dem Acromion und dem Corakoid, als auch degenerativ bereits aufgetretene Risse in der Rotatorenmanschettenruptur mit dementsprechender Aufwülstung, sind denkbar.
Diagnostisch ist das Mittel der ersten Wahl die Nativröntgenaufnahmen des betreffenden Schultergelenkes in drei Ebenen. Kann hier keine sichere Ursache gefunden werden, erfolgt die erweiterte Diagnostik mittels Magnetresonanztomogramm. Dies kann auch bei fehlenden Kontraindikationen als Kontrastmittel-MRT durchgeführt werden. Bei entsprechender Kontraindikation ist auch ein Computertomogramm denkbar.
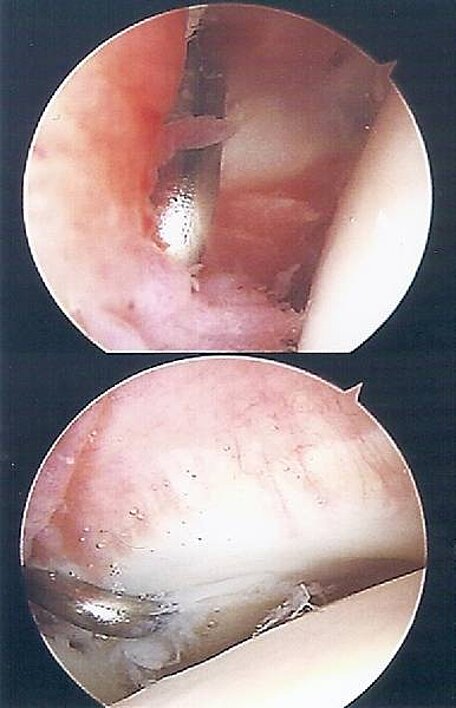
Abb. 1: Intraoperative Arthroskopiebilder oben: entzündete Gelnkschleimhaut mit deutlicher Rötung im Bereich der ventralen Schulteranteile. unten: Reizung der Rotatorenmanschette
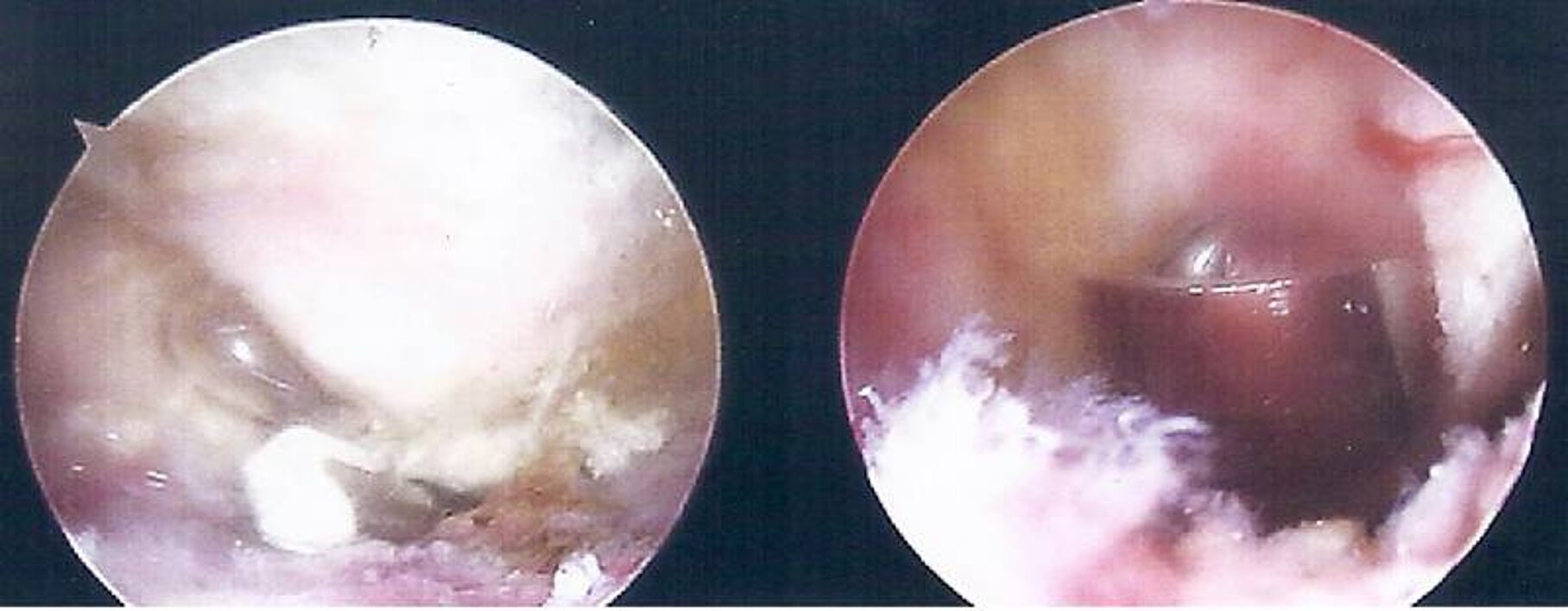
Abb. 2: Intraoperative Arthroskopiebilder. links: ausgeprägter knöcherner Sporn am Schulterdach (Acromnion) rechts: Entfernung des Schultereckgelenkes mittels Fräse
Nach entsprechender Diagnosesicherung und Ausreizung der konservativen Therapie ist die Arthroskopie das Mittel der Wahl. Hier wird durch verschiedene Techniken „Platz unter dem Schulterdach geschaffen“ und somit der Druck von den Sehnenansätzen genommen, um damit eine weitere Schädigung der Rotatorenmanschette zu vermeiden. Je nach Ursache des Impingement kommen verschiedene weichteilige und knöcherne Prozeduren in Frage und werden zum Teil intraartikulär (innerhalb der Gelenkkapsel) als auch extraartikulär (außerhalb der Gelenkkapsel) durchgeführt. In milden Fällen reicht meist eine partielle Synovektomie und eine arthroskopische Entfernung des Schleimbeutels unterhalb des Schulterdaches bzw. die Entfernung des Kalkdepots im Bereich der Sehnenansätze der Rotatorenmanschette. In ausgeprägten Fällen, mit knöcherner Spornbildung oder Frakturfehlverheilung, sind aber auch arthroskopische, teilweise Abtragungen im Bereich des Schulterdaches möglich (Acromionplastik). Hier wird mittels einer reizförmigen Präzisionsfräse die Abtragung der störenden knöchernen Strutkturen durchgeführt (Abbildung 3).
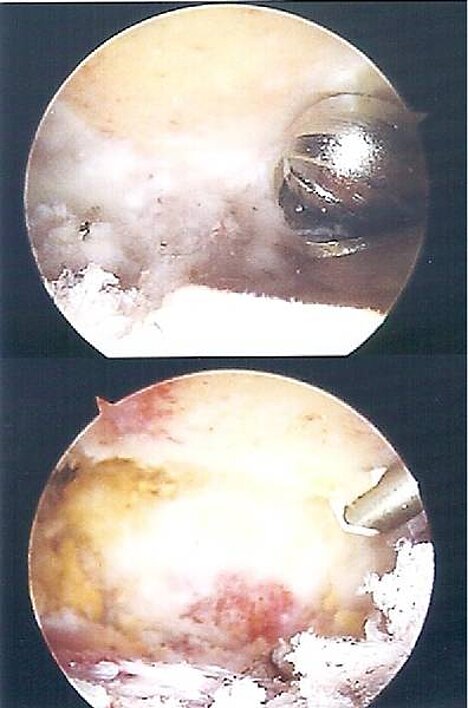
Abb. 3: Intraoperative Bilder einer Acromioplastik. oben: Abfräsen der knöchernen Anteile des Schulterdaches. unten: Ergebnis der Dekompression
Die Arthrose des Schultereckgelenkes (Acromioklavikulargelenk) tritt auf bei einer Abnutzung zwischen dem äußeren Schlüsselbein und dem Schulterdach selbst. Das Gelenk selbst ist hohen Belastungen ausgesetzt, da es den Schultergürtel gegenüber dem Brustbein fixiert und die dabei vom Arm aufgenommenen Kräfte überträgt. Bestimmte Sportarten und natürlich über-Kopf-arbeiten sind dann in der Regel sehr schmerzhaft oder nicht mehr durchführbar. Im Gelenk selbst kommt es verschleißbedingt zu einer deutlichen Gelenkspaltverschmählerung und als knöcherne Reaktion auf den Verschleiß zu einer Randzackenbildung (Osteophyten). Diese können in Einzelfällen zusätzlich den Platz unter dem Schulterdach einengen und zusätzlich ein Impingement hervorrufen.
Diagnostisch ist in ausgeprägten Fällen die Nativröntgenaufnahme des Schultergelenkes in mindestens zwei Ebenen ausreichend. Im Initialstadium können diese jedoch unauffällig sein. Hier kann die Magnetresonanztomographie zur Diagnose führen.
Bei der isolierten AC-Gelenksarthrose mit intakten ligamentären Kapselstrukturen ist die arthroskopische Gelenkresektion (Abbildung 2) das Mittel der Wahl. Hier werden nach vorangegangener Platzschaffung unter dem Schulterdach (subacromialer Dekompression) die Randzacken mit einer walzenförmigen Präszisionsfräse entfernt (Abbildung 3). Anschließend erfolgt über einen separaten Zugang die banderhaltende Entfernung der Gelenkflächen des Schultereckgelenkes mit der oben genannten Fräse. Durch diese „Platzschaffung zwischen den Gelenkpartnern“ wird andauernd ein schmerzhaftes Reiben zwischen den degenerativ veränderten knöchernen Anteilen des Gelenkes auf Dauer vermieden.
